Повышенный холестерин при похудении
Пять неожиданных причин, почему «подскочил» холестерин
4 мая 2018 18:53

Показатель «общий холестерин» — это ни о чем
— Холестерин – это своеобразная «пугалка» современной медицины, — рассказывает наш постоянный эксперт, врач-диетолог Людмила Денисенко. — Это с одно стороны. А с другой – способ обогащения фармацевтических монстров, потому что препараты для снижения холестерина в крови – статины – всегда стоят немало.
На самом деле в холестерине нуждаются даже младенцы, и они получают его с молоком матери. Холестерин – это «кирпичики» нашего мозга, гормонов, оболочек нервных окончаний, оболочек клеток…
И когда нас призывают «снижать уровень холестерина», нужно понимать, для чего и какой именно холестерин нам нужно «снижать».
Важно понимать, что с пищей мы получаем только около 20 % необходимого нам холестерина, остальные 80 – синтезируются в нашем организме. В среднем у каждого взрослого человека в норме содержится около 2 грамм холестерина на каждый килограмм массы тела. То есть, при весе в 70 кг — около 140 г холестерина.
Помните, что в тарелке не бывает «хорошего» или «плохого» холестерина, таковым он становится в нашей печени, почках, надпочечниках, половых железах, кишечнике и коже – местах, где происходит образование холестерина.
Когда мне пациенты начинают рассказывать о том, что им терапевт или кардиолог порекомендовал диету, потому что холестерин «выше нормы», я сразу предупреждаю, что показатель «общий холестерин» — это ни о чём! Нужно знать, за счёт какого холестерина – «хорошего» или «плохого» произошло это повышение.
Сказать «нет» статинам
«Хороший» холестерин – ЛПВП (липопротеиды высокой плотности) может быть сколь угодно высоким, хотя в лабораториях дают и верхнюю границу его «нормы». А вот если повышен «плохой» холестерин – ЛПНП и ЛПНОП (липопротеиды низкой и очень низкой плотности) – тогда и нужно озаботиться его снижением. Только одна просьба – никаких статинов! Даже если вам их будут настойчиво предлагать ваши доктора.
(У кардиологов, конечно, может быть свое мнение по поводу назначения лекарств. Но даже они уточняют: статины назначаются не при повышенном холестерине, а при высоком риске сосудистых заболеваний, а риск оценивается с учетом холестерина — Ред.)
Статины, как и не очень глубоко вникнувшие в тему доктора, порой не разбираются, какой холестерин «хороший», а какой «плохой», и снижают всё подряд. Погуглите и посмотрите, сколько сейчас появилось научных исследований о вреде статинов, о том, что они могут приводить к старческой деменции и даже болезни Альцгеймера.
Так почему же холестерин может повышаться? Причины могут оказаться самыми неожиданными.
1. Дело не в еде, а в наследственности или месте жительства
Почему такая несправедливость – кто-то может есть бутерброды с маслом и икрой, заедая их яичницей, и при этом до старости оставаться здоровым, а кто-то буквально на воде и хлебе имеет тот самый «высокий» уровень холестерина, который обвиняют во всех смертных грехах – атеросклерозе, инсультах, инфарктах и прочих болезнях цивилизации?
А главное — что делать? Срочно садиться на диету, исключив из питания все продукты, содержащие холестерин? Не торопитесь, потому что наш организм, почувствовав дефицит холестерина в поступающей пище, просто начнёт его больше синтезировать! Об этом говорят факты, ведь даже у веганов – людей, полностью отказавшихся от животной пищи (а как вы помните, холестерин содержится только в животных продуктах), – довольно часто встречается гиперхолестеринемия – повышение уровня холестерина в крови. Всех причин этого пока не выяснили, здесь и наследственность имеет значение, и стрессы, и вредные привычки, и даже место жительства. Известно, например, что у жителей Крайнего Севера, в питании которых преобладают животные продукты, практически не бывает атеросклероза.
Причиной повышения холестерина довольно часто бывают заболевания печени и кишечника, ведь именно там синтезируется эндогенный холестерин.
2. Виноват дефицит гормонов
Одной из основных причин повышения холестерина большинство докторов признают… дефициты. В первую очередь – дефицит половых гормонов. Выше я уже говорила, что холестерин крайне важен для синтеза половых гомонов, но с возрастом их производство падает, а значит, появляется «лишний» холестерин. Что делать? Компенсировать дефицит половых гормонов. Заместительная гормональная терапия с определённого возраста поможет и снижению холестерина, ведь организм, понимая, что уровень этих гормонов нормальный, перестанет синтезировать «лишний» холестерин.
Ещё один дефицит – гормонов щитовидной железы, который, увы, наблюдается всё чаще. Он так же прекрасно корректируется и наши врачи отлично умеют это делать.
3. Не хватает витамина «Д»
Какие ещё дефициты вызывают повышение холестерина? Дефицит витамина Д (а он отмечается минимум у 80 % жителей России, и даже в солнечном южном Сочи. Причина банальна – солнцезащитные кремы, редкое пребывание на открытом солнце в самые благоприятные для этого утренние и предзакатные часы, дефицит продуктов, содержащих этот витамин (в первую очередь – свежей морской рыбы и морепродуктов). Как компенсировать? Понятно, что в Сочи можно и на солнышке позагорать и черноморской барабулькой полакомиться, но не факт, что ваша кишечная микрофлора в порядке и синтезирует из неактивного витамина Д (из солнышка и еды) его активную форму. А что делать москвичам или мурманчанам? Принимать витамин Д в виде препаратов. Всем, начиная с грудных младенцев и заканчивая глубокими стариками. Поддерживающая доза – 100 тыс. МЕ в месяц, лечебную (при дефиците витамина, выявленного в крови) назначит только врач.
4. Мало рыбы ели
Ещё один дефицит – омега-3 жирных кислот. Опять же, где в нашем рационе свежая морская рыба северных морей, богатая этим крайне необходимым нам нутриентом? Не тот подозрительно красно-оранжевый лосось из наших супермаркетов, выращенный на фермах на искусственных кормах и добавках, и практически не имеющий омега-3 жирных кислот, а мелкая свежая рыбёшка – макрель, анчоусы, сельдь – «пасшаяся» в открытом море и незамороженная попавшая на наши столы? Если вам не повезло родиться и жить на северных морях, остаётся выход – добавки омега-3, при этом только те, в которых содержание ЭПК+ДГК (не забивайте голову полным их названием, запомните эти аббревиатуры) выше 50% на капсулу и полученных именно из этой мелкой рыбёшки. Как проверить, хватает ли вам омеги? Сдать кровь на омега-3 индекс. И он должен быть в идеале 12-13, а у большинства из нас он около 3…На высокий холестерин влияет и дефицит железа, йода, витамина В12…
5. И переборщили с сахаром
Но на тот же высокий холестерин влияет и… избыток! Но не жира в продуктах, котором нас постоянно пугают (вспомните эскимосов и их тюлений жир в питании), а сахара! Именно сахара, начиная от белого рафинированного, который вы любите добавлять в чай, и заканчивая «скрытым», который содержится едва ли не во всех промышленно обработанных продуктах – хлебе, сыре, колбасе, консервах, выпечке, сладостях, соках, напитках…
В пищевой корзине сегодняшнего россиянина только рафинированного сахара – 24 кг в год. «Скрытый» сахар посчитать практически невозможно. И вот именно сахар и является причиной возникновения бляшек в сосудах. Прикрепляясь к гемоглобину, молекулы сахара превращают его в «ёжиков» — гликированный Нв – который «царапает» стенки сосудов, и, чтобы залатать эти ранки, наш организм начинает синтезировать больше холестерина, который является своеобразной замазкой для этих дефектов слизистой. Так появляются атеросклеротические бляшки.
НА ЗАМЕТКУ!
Яйца и сало — можно
А вот яйца, масло сливочное, сало, которые обвиняют во всех смертных грехах, пора оправдать! В тех же яйцах содержится холин, который выводит «вредный» холестерин, а в сале – крайне необходимая нам арахидоновая кислота, обладающая таким же эффектом. Молчу о сливочном масле, которое содержит витамины А, D, Е, С, В, кальций, фосфолипиды (строительный материал для клеток, особенно нервных) и незаменимые аминокислоты.
Но не торопитесь завтра же бежать на рынок за жирным творожком и сметаной, избыток жиров в вашем рационе повысит пусть не холестерин, а количество жира – подкожного и внутреннего. А вот лишний вес – это практически 100% — повышенный холестерин.
Стоит ли водкой «чистить сосуды»
Не слушайте «народные» советы о том, что рюмка водки «чистит» сосуды. Ничего она не чистит. Кроме того, злоупотребление алкоголем ведёт к жировой дистрофии печени – одной из причин повышения холестерина в крови. А вот ресвератрол красного вина помогает выводить «плохой» холестерин и является сильным антиоксидантом, защищающим наши органы и ткани от свободных радикалов – причины воспалений и даже рака. Но помните о дозе – 150 – 200 мл в день, не больше.
ВАЖНО!
Какая диета реально снизит холестерин?
Уже из сказанного выше понятно, что это рыба и морепродукты, содержащие витамин Д и омега-3, а так же полноценный белок — богатый холином, незаменимыми аминокислотами и, в частности, метионином. Холин и метионин используются организмом для синтеза фосфолипидов, в частности лецитина, образующего гидрофильные липопротеиновые комплексы с холестерином. Липотропные вещества предупреждают также жировую инфильтрацию печени, обеспечивая тем самым ее нормальное функционирование. Холином богаты тощее мясо, нежирные сорта рыбы, творог, снятое молоко, яичный белок, бобовые (соя, горох), шпинат, овсяная крупа, сельдь. Метионина много в баранине, судаке, треске, бобовых (сое, горохе, фасоли), гречневой крупе. Подробнее — см. ниже.
КОНКРЕТНО
Рекомендуются следующие продукты и блюда из них:
— Овощи, фрукты, ягоды (свежие, замороженные и сухие), грибы.
— Молоко и некоторые молочные продукты в натуральном виде (нежирный, но не обезжиренный творог, простокваша, кефир, ряженка).
— Гречневая, овсяная, пшеничная крупы, бобовые, макаронные изделия из твёрдых сортов пшеницы.
— Мясо (телятина, говядина), птица без кожи (индейка, цыплята).
— Нежирные сорта рыбы (треска, окунь, щука, судак), и 2-3 раза в неделю — жирные сорта рыб, содержащих омега-3 (дикий лосось, сельдь, макрель, скумбрия, сардины и т.д.)
— Нерафинированное растительное масло (льняное, оливковое) и сливочное масло.
— 2-3 раза в неделю — яйца и блюда из них.
— Морепродукты (креветки, мидии, кальмары, морской гребешок, морская капуста).
— Хлеб ржаной и пшеничный грубого помола.
И не забывайте о физической активности! Не изнуряющих тренировках, а посильных, но регулярных, пусть это будет то, что вам нравится – ходьба, прогулки в быстром темпе, танцы, плавание, ролики или велосипед, коньки или лыжи – но обязательно регулярно! И лучше – на свежем воздухе.
Читайте также
Возрастная категория сайта 18 +
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФС77-80505 от 15 марта 2021 г. Главный редактор — Сунгоркин Владимир Николаевич. Шеф-редактор сайта — Носова Олеся Вячеславовна.
Сообщения и комментарии читателей сайта размещаются без предварительного редактирования. Редакция оставляет за собой право удалить их с сайта или отредактировать, если указанные сообщения и комментарии являются злоупотреблением свободой массовой информации или нарушением иных требований закона.
127015, Москва, Новодмитровская д. 2Б, Тел. +7 (495) 777-02-82.
Что важно знать о холестерине для похудения
Холестерин играет важную роль в нашем организме: он участвует в обменных процессах и поддерживает наше здоровье. В материале поговорим об его особенностях, роли в метаболизме, норме в организме и как контролировать его уровень.
Особенности холестерина
Холестерин — это природный нерастворимый в воде липофильный спирт, впервые был найден в желчных камнях, поэтому получил название «холестерин — с греч. chole — желчь и stereo — твердый, жёсткий». 80% этого вещества синтезируется организмом самостоятельно и только 20% его поступает из пищи.
Холестерин находится в кровяных токах, используется в качестве строительного материала и участвует в химических реакциях в организме, в результате которых образуются новые сложные соединения.

Так как холестерин не растворяется в воде и крови, то транспортируется в виде комплексных водорастворимых соединений:
— Липопротеины низкой плотности (ЛПНП — «плохой» холестерин — перемещает синтезированный в органах холестерин в артерии, при его избыточном содержании образуются большие нерастворимые соединения (жирные бляшки), которые во время транспортировки крепятся к стенкам сосудов, забивая их; в результате они окисляются, на них вырабатываются большое количество антител, значительно повреждающие стенки артерий, поэтому холестерин становится неустойчив и запросто проникает сквозь толщу артериальных стенок. Так возникает заболевание атеросклероз).
— Липопротеины высокой плотности (ЛПВП — «хороший» холестерин — растворяет холестериновые бляшки, очищает от них стенки артерий).
Эти соединения находятся между собой в строгой пропорции, при нарушении баланса между ними возникают различные заболевания сердечно-сосудистой системы.

Роль в организме
В организме холестерин выполняет ряд функций:
— помогает синтезировать витамин D
— образует новые контакты между нейронами в головном мозге, что развивает и актуализирует мозговую деятельность (улучшаются память и мыслительные способности)
— в качестве желчных кислот участвует в формировании желчи, помогает усваиваться жирам в процессе пищеварения
— укрепляет стенки клеток, контролирует их проницаемость
— синтезирует надпочечниками половые гормоны: мужские (андрогены), женские (эстрогены, прогестероны) и стероидные (кортизон, гидрокортизон).
Распространено мнение, что холестерин вреден, поэтому люди, желающие похудеть, избегают употреблять в пищу продукты, его содержащие. На самом деле опасно наличие не самого холестерина, а его дисбаланс — недостаток или избыток.
Норма
Норма общего холестерина в крови человека — 3,0-5,0 ммоль/л.
ЛПНП у мужчин — 2,25-4,82 ммоль/л.
ЛПНП у женщин — 1,92-4,51 ммоль/л.
ЛПВП у мужчин — 0,72-1,73 ммоль/л.
ЛПВП у женщин — 0,86 -2,28 ммоль/л.
В здоровом организме показатель ЛПВП гораздо выше, чем ЛПНП.
Анализируйте норму холестерина через соотношение ЛПВП и ЛПНП на фоне общего уровня холестерина.
Признаки повышенного холестерина
Повышенный показатель холестерина в крови — признак нарушения липидного (жирового) обмена, который может быть причиной разных заболеваний:
— атеросклероза
— поджелудочной железы (хронический панкреатит)
— сахарного диабета
— печени
— почек
— ожирения.
В профилактических целях уровень холестерина следует проверять раз в полгода. Но если вы этого не делаете, то внимательно следите за своим самочувствием. И если заметите за собой какие-либо из перечисленных ниже признаков нарушения здоровья, то немедленно сдайте анализ крови на проверку уровня холестерина.

Симптомы
— аритмия (нарушение сердечного ритма)
— регулярная одышка
— стенокардия (непонятные дискомфорт и боль в груди во время стресса и физнагрузки)
— периодические судороги в ногах
— сизость и отечность конечностей (пальцев ног, рук; носа)
— снижение мозговой активности
— ухудшение память, невнимательность, отсутствие долгой концентрации
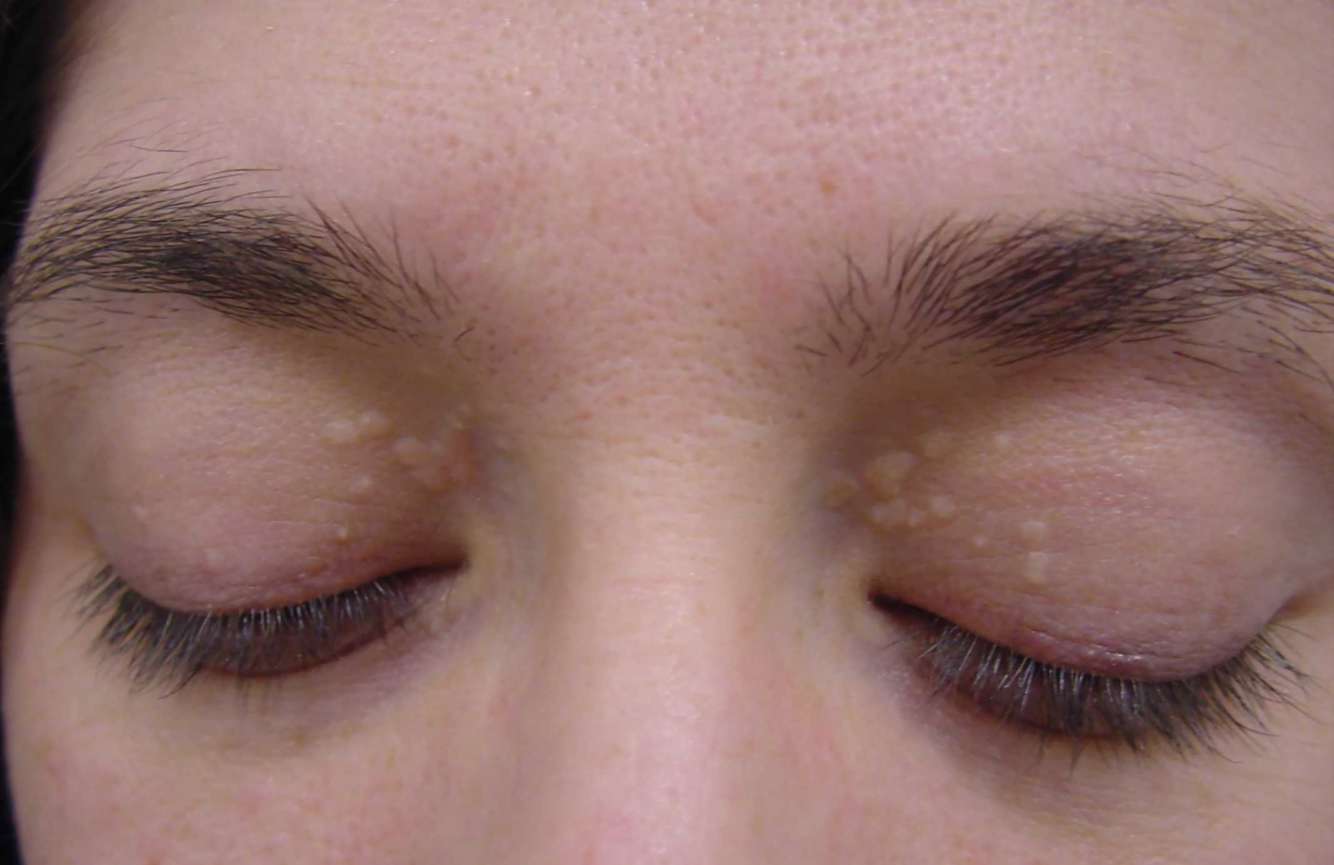
— появление ксантом на коже, особенно в областях вокруг глаз, голеностопных суставов (желтоватые липидные отложения на коже).
Что делать, как лечить?
В первую очередь, как заметили вышеперечисленные признаки, сдаете кровь на анализ, записываетесь на консультацию к врачу. На основе результатов анализов медработник разрабатывает лечение.
3 способа поддерживать нормальный уровень холестерина в крови:
№ 1. Фармакологические препараты
Врач выписывает медикаменты, снижающие уровень холестерина.
№ 2. Народные средства
Употребляйте в пищу витамины, снижающие холестерин:
— никотиновая кислота, витамин РР, витамин В3
— омега-3- и омега-6-ненасыщенные жирные кислоты (рыба, морепродукты, растительные масла нерафинированные холодного отжима)
— Е (антиоксидант, мешает распасться ЛПНП и создаться жировым бляшкам)
— В6 (пиридоксин), В9 (фолиевая кислота), В12 (цианокобаламин) — контролирует работу сердца
— зеленый чай (содержащиеся в нем полифенолы стимулируют липидный обмен)
— соевый белок (не дает окисляться ЛПНП)
— чеснок (разжижает кровь).

№ 3. ЗОЖ
— замените вредные привычки полезными (нет: курению, распитию спиртного, сидячему образу жизни)
— соблюдайте питание (избегайте употребление жирных и вредных продуктов)
— тренируйтесь (по индивидуальной программе тренировок).
Друзья, не бойтесь за наличие в вашем организме холестерина, ведь он участвует в жизненно важных химических реакциях, но, при этом, следите за тем, чтобы его уровень не превышал нормальные показатели.
8 мифов о холестерине: ответы на самые важные вопросы
Миф №1. Высокий уровень холестерина не передается по наследству
На самом деле: ДА
Семейная гиперхолестеринемия — генетическое заболевание, вызванное рядом мутаций в гене рецептора липопротеина низкой плотности на 19-й хромосоме. Этот генетический сбой влияет на способность печени эффективно регулировать уровень «плохого» холестерина, то есть липопротеинов низкой плотности (ЛПНП). Это приводит к повышенным общим показателям холестерина и может спровоцировать риск сердечно-сосудистой катастрофы (инфаркт, инсульт).
Наследуются разные формы заболевания. В случае аутосомно-рецессивного наследования заболеет ребенок, получивший два патологических гена от каждого родителя, и тогда гиперхолестеринемия проявится еще в детском возрасте. Такое состояние ребенка требует обязательного медикаментозного лечения.
При аутосомно-доминантном типе наследования заболевания может быть два варианта проявления болезни. Когда ребенок получает от родителя один патологический ген, заболевание протекает «мягче» и позже проявляется. Когда он наследует два патологических гена, заболевание возникает в раннем детском возрасте и протекает тяжелее.
Кроме этих форм, существуют формы первичной гиперхолестеринемии других типов наследования и приобретенная гиперхолестеринемия. Они легче поддаются лечению.
Миф №2. Холестерин поступает в организм только с пищей
На самом деле: НЕТ
80 % холестерина синтезируется в организме. Поэтому отказ от продуктов, содержащих холестерин, кроме проблем ничего не даст. Ежедневно тело синтезирует примерно 1000 мг холестерина, необходимого для пищеварения, развития клеток, производства витаминов и гормонов.
Дисбаланс холестерина в организме в первую очередь обусловлен внутренними проблемами, а не дефицитом, связанным с пищей. В первую очередь определяющими факторами являются:
- наследственная предрасположенность;
- заболевания печени и почек;
- вирусные заболевания;
- сахарный диабет;
- прием лекарств;
- гормональный сбой;
- возраст.
Повышение уровня холестерина и развитие гиперхолестеринемии возможны при чрезмерном употреблении продуктов с повышенным содержанием насыщенных жиров (сливочное масло, жирное мясо, яйца, сыр) и транс-жиров (жареные продукты, весь фаст-фуд) на фоне нарушений в работе печени.
Миф №3. Холестерин выполняет второстепенную функцию в организме
На самом деле: НЕТ
Холестерин — важнейший компонент жирового обмена и структурная часть гормонов, например, эстрогена и тестостерона, витамина D, желчных кислот, необходимых для переваривания жиров; он используется для построения мембран клеток. В крови холестерин находится в свободном и связанном состоянии с белками. Липопротеины низкой плотности (ЛПНП) — комплексы холестерина с меньшим количеством белка («плохой» холестерин). Их уровень увеличивается в крови в случае нарушений обмена веществ, ведущих к атеросклерозу.
Липопротеины высокой плотности (ЛПВП) — высокобелковые комплексы холестерина («хороший» холестерин) — обладают защитными свойствами для сосудов.
Норма холестерина ЛПВП — 0,-9-1,9 мМ/л. Снижение показателей с 0,9 до 0,78 мМ/л в четыре раза повышает риск развития атеросклероза. Увеличение показателей в большую сторону наблюдается на фоне интенсивной физической активности, под влиянием лекарств, снижающих общий уровень содержания липидов.
Норма холестерина ЛПНП — менее 3,5 мМ/л. Повышение концентрации ЛПНП (выше 4,0 мМ/л) свидетельствует об ожирении, снижении функции щитовидной железы; может быть на фоне приема бета-блокаторов, мочегонных препаратов, контрацептивов. Снижение ниже 3,5 мМ/л возникает в результате голодания, заболеваний легких, анемии, злокачественных новообразований.
Миф № 4. Повышенное содержание холестерина в крови провоцирует атеросклероз
На самом деле: ДА
Увеличение концентрации холестерина — гиперхолестеринемия — достоверный факт развития атеросклероза. Высокие риски атеросклероза коронарных артерий наблюдаются уже при величинах свыше 5,2-6,5 ммоль/л (200-300 мг/дл) — это пограничная зона или зона риска. Показатели 6,5-8,0 ммоль/л свидетельствуют об умеренной, а свыше 8,0 ммоль/л о выраженной гиперхолестеринемии. Безопасным считается уровень менее 5,2 ммоль/л (200 мг/дл). В этом случае риск атеросклероза минимальный.
Миф №5. Гиперхолестеринемия не лечится
На самом деле: НЕТ
Гиперхолестеринемия лечится, в том числе семейная. Для этого применяют комплексные методы терапии. В первую очередь назначают статины, фибраты – специальные липидосодержащие препараты, которые уменьшают количество холестерина в крови, тем самым снижая риск осложнений, возможных при атеросклерозе. Из немедикаментозных методов применяют диету и физические нагрузки для нормализации веса и профилактики ожирения, отказ от вредных привычек (употребление алкоголя, курение).
Миф №6. Занятия спортом могут понизить уровень «плохого» холестерина
На самом деле: ДА
Если риск развития сердечно-сосудистых заболеваний и гиперхолестеринемии по семейной линии минимальный, то уменьшить показатели «плохого» холестерина помогут занятия фитнесом. Так, например, было доказано, что через три недели занятий у женщин с диабетом II типа уровень липопротеинов низкой плотности (ЛПНП) снизился на 21%, а уровень триглицеридов — на 18%.
Однако не стоит экспериментировать с физическими нагрузками, если у вас диагностированы стенокардия, заболевания периферических артерий, высокие уровни «плохого» холестерина. В этом случае в первую очередь рекомендован прием лекарственных препаратов, а потом уже зарядка.
Миф №7. Существуют продукты, снижающие уровень холестерина в крови
На самом деле: ДА
При повышенном риске развития гиперхолестеринемии разумно ограничить до физиологического минимума продукты, содержащие насыщенные жиры (жирные сорта мяса, сливочное масло, яйца, сыр). Это действительно может привести к снижению уровня общего холестерина в крови. Однако многие заменяют насыщенные жиры полиненасыщенными. Доказано, например, что омега-6 жирные кислоты понижают уровень «хорошего» холестерина (ЛПВП). Они содержатся в маслах: льняном, виноградных косточек, кунжутном, арахисовом, кукурузном. Многие считают эти виды масел более полезными, чем подсолнечное. На самом деле, здоровая альтернатива – это оливковое масло, которое помогает снизить уровень холестерина и ЛПНП, не снижая уровень «хороших» ЛПВП. Таким же эффектом обладают морская рыба жирных сортов и оливки.
Миф №8. До 40 лет анализы на холестерин можно не делать
На самом деле: НЕТ
Контролировать уровень холестерина, ЛПВП, ЛПНП, триглицеридов необходимо с 25 лет. Малоподвижный образ жизни, нездоровые перекусы, пристрастие к курению, алкоголю, который оказывает повреждающее действие на печень, могут приводить к повышению уровня холестерина. Важно понимать, что гиперхолестеринемия, уровень более 5,2 ммоль/л, в четыре раза повышает риск развития атеросклероза, ишемической болезни сердца, артериальной гипертензии.
Чтобы пройти обследование и узнать, в норме ли показатели липидов, в СИТИЛАБ можно выполнить комплексные профили тестов:
В состав профиля входят:
- Холестерин.
- Триглицериды.
- Холестерин ЛПВП.
- Холестерин ЛПНП (прямое определение).
- Индекс атерогенности.
Он рекомендуется всем, но особенно тем, у кого есть лишний вес.
В состав профиля входят 8 показателей, в том числе общий холестерин, ЛПВН, ЛПНП, а также триглицериды, липопротеин А, аполипротеин А1 и B и индекс атерогенности, который отражает баланс между «плохим» и «хорошим» холестерином.
Похудение при повышенном холестерине
 Хороший и плохой холестерин
Хороший и плохой холестерин
Холестерин имеет плохую репутацию, хотя на самом деле он выполняет важные функции в синтезе витамина D и половых гормонов. До 80% холестерина вырабатывается в организме печенью и всасывается в кишечнике из желчных кислот, остальной — поступает с пищей.
Холестерин в соединении с белками и липидами образует липопротеины высокой (ЛПВП) или низкой (ЛПНП) плотности. ЛПВП — «плохой» холестерин, повышение уровня которого существенно повышает риски образования атеросклеротических бляшек в сосудах. ЛПНП относят к «хорошему» холестерину, необходимому для нормального функционирования организма.
Лишний вес и холестерин
Порядка 80% случаев имеют алиментарные причины развития ожирения. То есть в основе набора лишнего веса лежит несбалансированное и хаотичное питание, которое впоследствии приводит к нарушению обмена веществ и избыточному жироотложению.
Повышенный холестерин — частый спутник лишнего веса. ЛПВП постепенно откладываются на внутренних стенках сосудов, образуя атеросклеротические бляшки. Эти образования сужают просвет сосудов, ухудшают кровоток и значительно снижают питание и насыщение кислородом органов и тканей.
Поэтому при наличии лишнего веса для снижения уровня плохого холестерина должна соблюдаться диета, которая поможет похудеть и восстановить здоровый обмен веществ.
Ошибки самостоятельного похудения при повышенном холестерине
- Резкое ограничение жиров в рационе. «Жир — это плохо» — пожалуй, самая популярная установка желающих похудеть. На самом же деле не стоит полностью отказываться от жиров, ведь они выполняют защитную и терморегуляционную функцию, участвуют во многих обменных процессах, помогают поддерживать гормональный баланс. В здоровом рационе на долю жиров должно приходиться порядка 25-30% суточной калорийности. Следует отдавать предпочтение нежирным сортам мяса, рыбе, растительным маслам и семенам. Трансгенные и кондитерские жиры стоит полностью исключить, особенно при плохом уровне холестерина.
- Полный отказ от мяса. Даже если вы решили перейти на вегетарианство — этот процесс требует тщательной подготовки и постепенной смены рациона. При этом важно понимать, что отказ от мяса затрудняет процесс снижения веса, поскольку вы не только ограничиваете поступление жиров, но и практически полностью исключаете животный белок из своего рациона. При повышенном холестерине обмен веществ уже нарушен — не стоит усугублять свое состояние резкой сменой типа питания.
- Концентрация на плохом холестерине. Чтобы нормализовать холестериновый обмен нужно не только снизить уровень триглицеридов и плохого холестерина, но и повысить количество липопротеинов низкой плотности — полезных жиров. Для этого необходимо обязательно включать в свое меню морскую рыбу, растительные масла и другие продукты, богатые полиненасыщенными жирными кислотами.
Как похудеть при повышенном холестерине?
Грамотно подобранная диета поможет наладить обменные процессы и обрести желаемую стройность. Чтобы плохой холестерин не повышался — уделите особое внимание количеству овощей в своем меню. Они содержат пищевые волокна, которые препятствуют всасыванию холестерина в кишечнике, и растительные стерины, которые могут связывать плохой холестерин и выводить его из организма. Правильная диета при холестеринемии включает минимум 400-600г овощей в день.
Составить меню с правильным балансом жиров, белков и углеводов, подобрать оптимальную калорийность для снижения веса поможет специалист по питанию — врач-диетолог. Такой доктор обладает необходимыми знаниями и навыками для адекватной оценки текущего состояния здоровья и коррекции уровня холестерина через изменения в системе питания.
Персональная диета с учетом показателей холестеринового обмена поможет снизить уровень плохого холестерина на 10-20% и провести своевременную профилактику атеросклероза и связанных с ним заболеваний сердечно-сосудистой системы. Задача такой диеты — разогнать метаболизм, улучшить показатели жирового обмена и эффективно снизить вес с пользой для вашего здоровья.
Соблюдая рекомендации диетолога по питанию, образу жизни и физической активности вы сможете нормализовать уровень холестерина в крови, сбросить лишние килограммы и улучшить свое самочувствие на длительное время.




 (1 оценок, среднее: 1,00 из 5)
(1 оценок, среднее: 1,00 из 5)
 Загрузка.
Загрузка.


 Хороший и плохой холестерин
Хороший и плохой холестерин
